-
-
Koszyk jest pustyRealizuj zamówienieSuma 0
- Kategorie
-
BiPAP A30




| Wpisz swój e-mail |
| Czas wysyłki | 24 godziny |
| Cena przesyłki | 0 |
| Dostępność |
Produkt dostępny na zamówienie
|
| Zostaw telefon |
Innowacyjność inspirowana dobrem pacjenta.
Urządzenie BiPAP A30 zostało zaprojektowane w taki sposób, aby łączyło łatwość użytkowania z zaawansowaną technologią. Aparat wspiera terapię dostosowując się do stanu pacjenta i zapewnia skuteczne przejście z wentylacji szpitalnej na domową.
Zaawansowane technologie dla lepszego życia firmy Philips Respironics są pionierskie w zakresie poprawy komfortu pacjenta i poprawy jakości życia dzięki udoskonalonej terapii. BiPAP A30 jest wyposażony w funkcję terapii AVAPS, aby zapewnić i utrzymać dostarczanie dokładnych objętości oddechowych. Lekarze mogą teraz dostosować AVAPS, zgodnie z patologią, aby dopasować się do kondycji pacjenta. BiPAP A30 jest również wyposażony w dobrze znany i sprawdzony klinicznie algorytm Auto-TRAK z ulepszoną technologią kompensacji nieszczelności w celu dostosowania do zmian oddechowych, jednocześnie poprawiając komfort pacjenta w trakcie terapii.
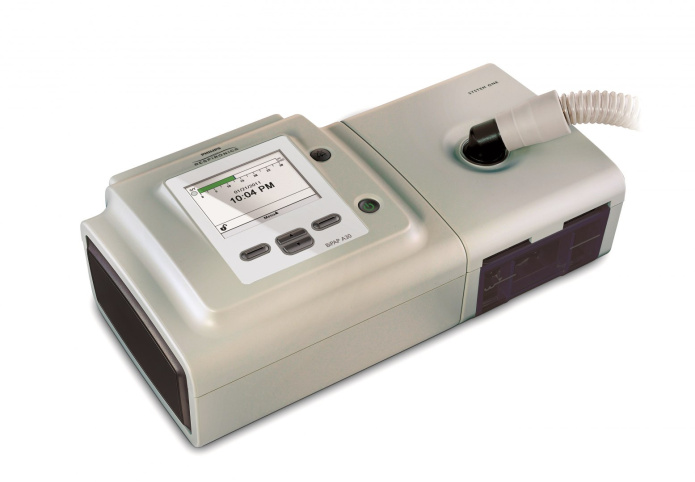
Klinicznie sprawdzone, wbudowane technologie Auto-TRAK i szacowania nieszczelności zwiększają synchronizację pacjenta i respiratora. AVAPS zapewnia właściwe ciśnieniewe właściwym czasie, dzięki czemu można zaspokoić potrzeby pacjenta i zachować komfort. System One Humidity Control i unikalna konstrukcja Dry Box zapewniają podgrzewane i nawilżanie powietrza bez nadmiernego skraplania się wody w obwodzie. Opcja nawilżacza jest dodatkowo płatna.
Systemy zarządzania danymi pozwalają na monitorowanie pacjenta w domu i pomagają określić, kiedy konieczne są korekty, aby utrzymać skuteczne leczenie:
-
Encore i DirectView - długoterminowe i krótkoterminowe raporty na temat danych z wentylacji (+ 72-godzinne przebiegi - tylko widok bezpośredni).
-
Alice PSG - szczegółowe informacje na temat wentylacji pacjenta w połączeniu z sygnałami PSG.
-
Łączność z modułem oksymetrycznym w celu monitorowania SpO2 i częstości tętna na ekranie wyświetlania oraz korelowania zdarzeń desaturacji z innymi danymi dotyczącymi wentylacji w razie potrzeby.

PODMIOT PROWADZĄCY REKLAMĘ: Bjeska sp. z o. o. sp. k.
|
|
|
CPAP |
Stałe dodatnie ciśnienie w drogach oddechowych |
|
S |
Wentylacja spontaniczna |
|
T |
Wentylacja synchronizowana |
|
PC |
Wentylaja w trybie kontroli ciśnienia |
|
|
|
Vte |
od 0 do 2000 ml |
|
Wentylacja minutowa |
od 0 do 25 l/min |
|
Częstotliwość oddychania |
od 0 do 60 BPM |
|
Oszacowana szybkość wydostawania się powietrza przez nieszczelność |
od 0 do 175 l/min |
|
Oszacowane ciśnienie pacjenta |
od 0 do 40 cm H2O |
|
Stosunek wdechu do wydechu |
9,9 - 1:1 - 9,9 |
|
|
|
IPAP |
od 4 do 30 cm H2O |
|
EPAP |
od 4 do 25 cm H2O |
|
Docelowa objętość oddechowa w AVAPS i AVAPS-AE |
od 200 do 1500 ml |
|
Częstość oddychania |
od 0 do 40 BPM |
|
Częstość oddychania (Tryb T) |
od 4 do 40 BPM |
|
Czas wdechu |
od 0,3 do 3 sekund |
|
Czas narastania |
od 0,1 do 0,6 sekund |
|
|
|
Odłączenie obwodu |
od 15 do 60 sekund |
|
Bezdech |
10, 20, 30 sekund |
|
Niska objętość oddechowa (tryb AVAPS-AE, AVAPS) |
Wł./ Wył. |
|
Niska wentylacja minutowa |
od 1 do 99 l/min |
|
Wysoka częstotliwość oddechów |
od 4 do 60 BPM |
Czym jest bezdech senny?
Zespół obturacyjnego bezdechu sennego to zaburzenie polegające na pojawianiu się okresowych przerw w oddychaniu podczas snu. Do bezdechu sennego dochodzi wówczas, gdy drogi oddechowe przestają być drożne - może to nastąpić na skutek spadku napięcia mięśni podniebienia, języczka, języka oraz tylniej ściany gardła, nadmiaru tkanki w tylnej części dróg oddechowych czy przez przerost migdałków. W zależności od stopnia upośledzenia napięcia mięśni dochodzi do zmniejszenia prześwitu gardła lub do jego całkowitego zamknięcia, co skutkuje czasowym brakiem przepływu powietrza i niedotlenieniem organizmu. Następuje stan, w którym mózg chorego przechodzi w stan czuwania, ale on sam nie jest świadomy przebudzenia.
Czynniki ryzyka wystąpienia przewlekłego bezdechu sennego
Czynnikami, które zwiększają ryzyko pojawienia się bezdechu sennego są między innymi krótka szeroka szyja, długie miękkie podniebienie, powiększone migdałki, długi języczek, polipy nosa, skrzywienie przegrody nosowej czy nieprawidłowości anatomiczne w budowie twarzoczaszki, takie jak mała i cofnięta żuchwa. Wystąpieniu bezdechu sprzyja również otyłość, kiedy to tkanka tłuszczowa odkłada się na szyi powodując ucisk gardła, oraz palenie tytoniu i stosowanie innych używek.
Objawy bezdechu sennego
Objawy bezdechu sennego obserwowane nocą to przede wszystkim głośne i nieregularne chrapania połączone z wielokrotną obserwacją bezdechu przez osoby trzecie. Chory śpi snem niespokojnym, przerywanym nagłymi przebudzeniami, którym może towarzyszyć uczucie braku tchu. Osoba dotknięta obturacyjnym bezdechem sennym może często budzić się w nocy aby oddać mocz, mogą również wystąpić zimne poty w obrębie górnej części ciała i lęk towarzyszący zasypianiu.
Objawy jakie chory może zaobserwować w ciągu dnia to nadmierna senność i brak wypoczynku mimo dużej ilości snu. Po przebudzeniu występuje suchość śluzówek jamy ustnej, bóle głowy oraz zmęczenie, które towarzyszy chorej osobie przez resztę dnia. Chory może mieć objawy depresji jest rozdrażniony, ma problemy z koncentracją, skupieniem uwagi oraz koncentracją, co wpływa na konflikty rodzinne oraz problemy w pracy.
Skutki nieleczonego bezdechu sennego
Bezdech senny może prowadzić do schorzeń niebezpiecznych dla zdrowia i życia takich jak udar, zawał serca, nadciśnienie tętnicze czy zaburzenia rytmu serca. Osoby z nieleczonym obturacyjnym bezdechem sennym stanowią również zagrożenie dla innych, ponieważ ryzyko doprowadzenia do groźnych wypadków komunikacyjnych (w tym zderzeń czołowych), spowodowanych zaśnięciem za kierownicą, wzrasta kilkukrotnie. Z tego powodu osoby nieleczące bezdechu sennego nie powinny prowadzić pojazdów mechanicznych.
Leczenie bezdechu sennego
U osób otyłych bardzo duże znaczenie ma zmiana nawyków oraz utrata wagi - utrata kilkunastu, a nawet kilku kilogramów przyniesie zauważalną różnice. W przypadku łagodnych objawów bezdechu sennego ważna jest regularna pora snu oraz przybranie korzystnej pozycji podczas zasypiania. Należy zrezygnować z leków nasennych, które obniżają napięcie mięśni i mogą powodować nasilenie się objawów bezdechu sennego. Korzystnie wpłynie też unikanie alkoholu oraz papierosów.
Do leczenia wykorzystuje się też aparaty do bezdechu sennego - BiPAP i CPAP. Ich działanie polega na wtłaczaniu przez maskę CPAP (donosową, nosową lub ustno-nosową) powietrza pod ściśle ustalonym niewielkim ciśnieniem, co zapobiega zapadaniu się gardła. Aprat BiPAP dodatkowo rozróżnia fazę wdechu od wydechu i dostosowuje ciśnienie (ciśnienie wydechowe jest mniejsze), co zwiększa komfort spania.
W przypadkach, kiedy do blokady swobodnego powietrza przez gardło dochodzi na skutek np. powiększonych migdałków czy skrzywionej przegrody nosowej, stosuje się zabiegi laryngologiczne w celu ich usunięcia, a w przypadku niewłaściwej budowy anatomicznej twarzoczaszki także aparaty i protezy dentystyczne.